Antibiotic Resistance. ReAct. Available online at https://www.group.org/toolbox/understand/antibiotic-resistance/health-care-associated-infections-and-resistance/. Accessed May 30, 2018.
(Revised April 2011). Facts About Antibiotic Resistance. Infectious Diseases Society of America. Available online at http://www.idsociety.org/AR_Facts/. Accessed May 30, 2018.
(2013). Antibiotic Resistance Threats in the United States, 2013. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/drugresistance/threat-report-2013/. Accessed May 30, 2018.
(© 2014). General Background: About Antibiotic Resistance. Alliance for the Prudent Use of Antibiotics. Available online at http://emerald.tufts.edu/med/apua/about_issue/about_antibioticres.shtml. Accessed May 30, 2018.
(2014 February). Stop the Spread of Superbugs. NIH News in Health. Available online at https://newsinhealth.nih.gov/2014/02/stop-spread-superbugs. Accessed May 30, 2018.
Ventola, L. C. (2015 April). The Antibiotic Resistance Crisis, Part 1: Causes and Threats. Pharmacy and Therapeutics. Available online at https://www.ncbi.nlm.nih.gov/pm c/articles/PMC4378521/. Accessed May 30, 2018.
Ventola, L. C. (2015 May). The Antibiotic Resistance Crisis: Part 2: Management Strategies and New Agents. Pharmacy and Therapeutics. Available online at https://www.ncbi.nlm.nih.gov/pubmed/25987823. Accessed May 30, 2018.
(Updated 2016 March 3). Making Health Care Safer. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/vitalsigns/protect-patients/index.php. Accessed May 30, 2018.
Deak, D. et al. (2016 September 6). Progress in the Fight Against Multidrug-Resistant Bacteria? A Review of U.S. Food and Drug Administration–Approved Antibiotics, 2010–2015. Annals of Internal Medicine. Available online at http://annals.org/aim/article-abstract/2526197/progress-fight-against-multidrug-resistant-bacteria-review-u-s-food. Accessed May 30, 2018.
Martens and Demain. (2017). The Antibiotic Resistance Crisis, With a Focus on the U.S. The Journal of Antibiotics. Available online at https://www.nature.com/articles/ja201730. Accessed May 30, 2018.
(2017 March 8). Antibiotic/Antimicrobial Resistance, CDC's Role. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/drugresistance/cdc_role.html. Accessed May 30, 2018.
(Updated 2017 April 10). National Strategy to Combat Antibiotic Resistance. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/drugresistance/federal-engagement-in-ar/national-strategy/index.php. Accessed May 30, 2018.
(Updated 2017 September 15). Antibiotic Resistance in Nursing Homes and Day Care Centers. Centers for Disease Control and Prevention.Available online at https://www.cdc.gov/healthcommunication/toolstemplates/entertainmented/tips/AntibioticResistance.html. Accessed May 30, 2018.
(Updated 2017 December 22). Antibiotic Resistance from Farm to Table. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/foodsafety/challenges/from-farm-to-table.html
(© 2018). What Are Antibiotics and How Do They Work? Microbiology Society. Available online at https://microbiologysociety.org/education-outreach/antibiotics-unearthed/antibiotics-and-antibiotic-resistance/what-are-antibiotics-and-how-do-they-work.html. Accessed May 30, 2018.
(© 2018). Different Types of Antibiotics and Their Applications. Omics International. Available online at https://www.omicsonline.org/conferences-list/different-types-of-antibiotics-and-their-applications. Accessed May 30, 2018.
Rifai, N. et al. (© 2018). Tietz Textbook of Clinical Chemistry and Molecular Diagnostics, Sixth Edition. Antimicrobial Resistance and Testing Considerations for Key Bacterial Pathogens, pp . 173700014 – 173700024. Available online at https://expertconsult.inkling.com/read/rifai-tietz-textbook-clinical-chemistry-molecular-diagnost-6e/chapter-75/antimicrobial-resistance-and. Accessed May 30, 2018.
(© 2018). Preventing Antibiotic Resistant Infections. NYU Langone Health. Available online at https://nyulangone.org/conditions/antibiotic-resistant-infections/prevention. Accessed May 30, 2018.
(Updated 2018 January 8). Combating Antibiotic Resistance. U.S. Food and Drug Administration. Available online at https://www.fda.gov/ForConsumers/ConsumerUpdates/ucm092810.htm. Accessed May 30, 2018.
(Updated 2018 January 31). U.S. Activities to Combat AR. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/drugresistance/us-activities.html. Accessed May 30, 2018.
(2018 February 5). Antibiotic Resistance. World Health Organization. Available online at http://www.who.int/mediacentre/factsheets/antibiotic-resistance/en/. Accessed May 30, 2018.
(2018 February 23). Carbapenem-resistant Enterobacteriaceae in Healthcare Settings. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/hai/organisms/cre/index.php. Accessed May 30, 2018.
(2018 March 5). About Antimicrobial Resistance. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/drugresistance/about.html. Accessed May 30, 2018.
(Updated 2018 March 30). Antibiotic Resistance (AR) Lab Network. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/drugresistance/solutions-initiative/ar-lab-networks.html. Accessed May 30, 2018.
(Updated 2018 April 3). Containing Unusual Resistance. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/vitalsigns/containing-unusual-resistance/index.php. Accessed May 30, 2018.
(Updated 2018 April 6). Antibiotic-Resistant Gonorrhea. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/std/gonorrhea/arg/default.htm. Accessed May 30, 2018.
(Updated 2018 April 25). Antibiotic Resistance. MedlinePlus. Available online at https://medlineplus.gov/antibioticresistance.html. Accessed May 30, 2018.
(Updated 2018 May 11). About AR Laboratory Testing and Resources. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/drugresistance/laboratories.html. Accessed May 30, 2018.
(Updated 2018 May 25). Protecting Patients and Stopping Outbreaks. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/drugresistance/protecting_patients.html. Accessed May 30, 2018.




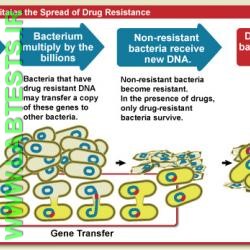
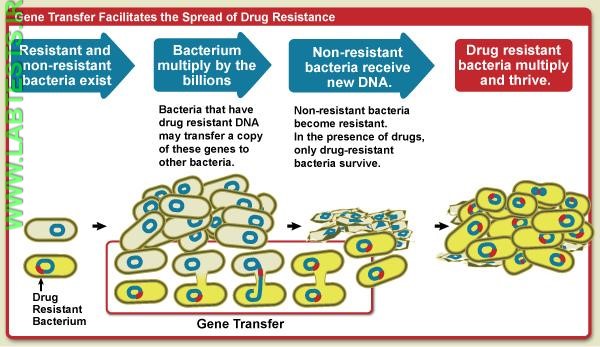
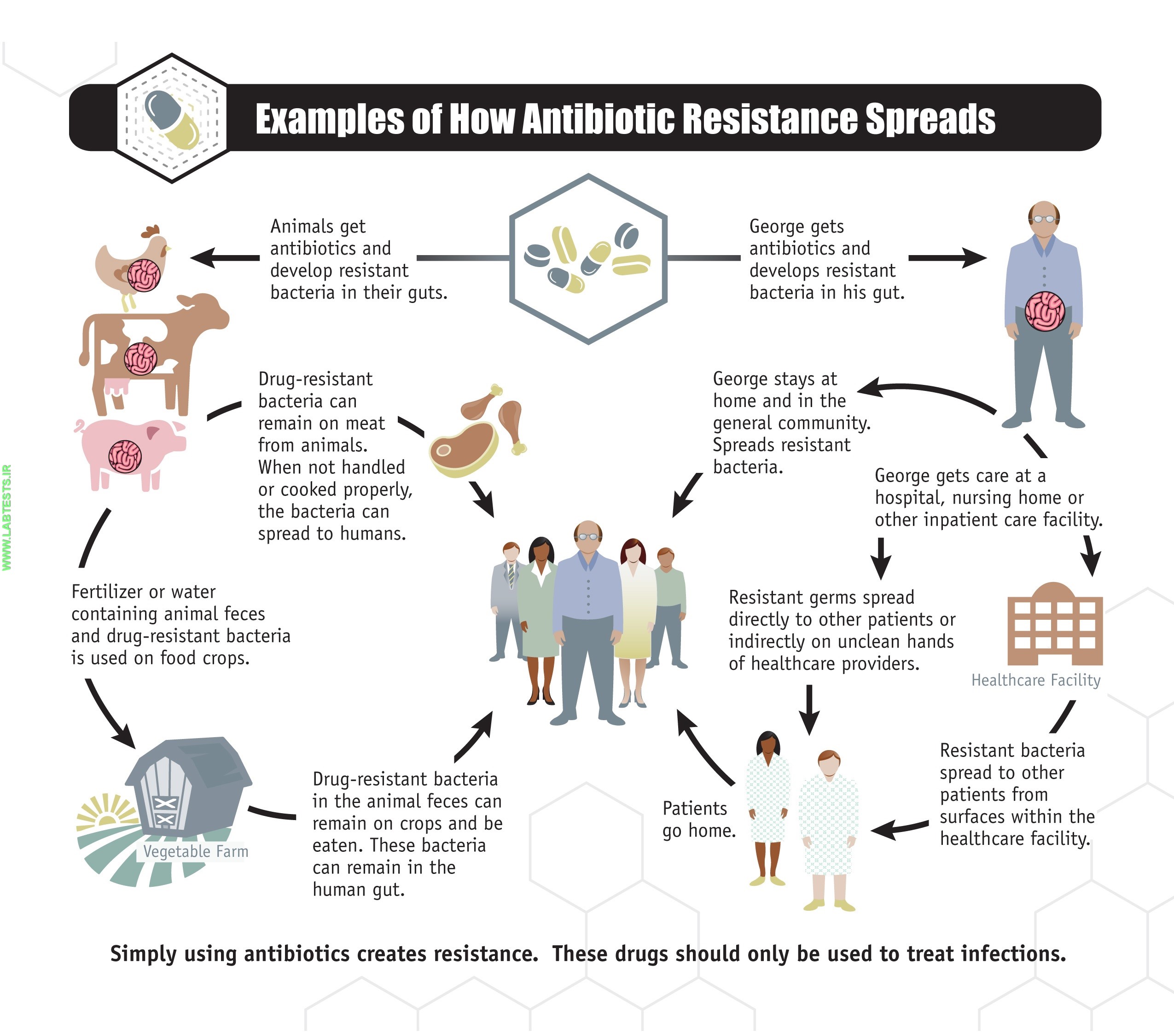


12f2.jpg?itok=os6pqOTA)
eeb4.jpg?itok=PB42Yaj_)