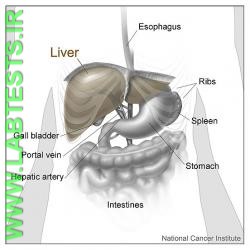
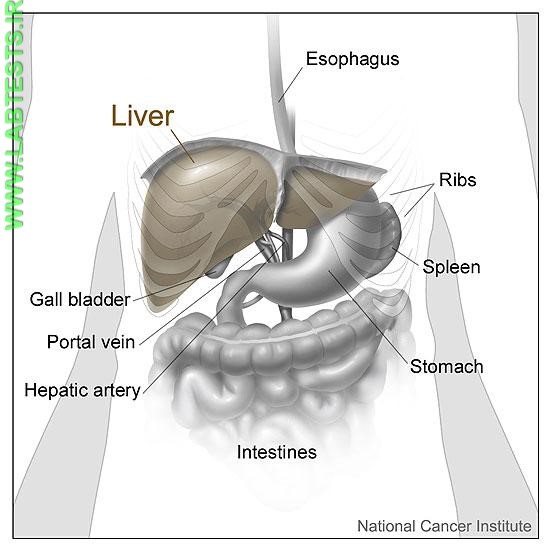
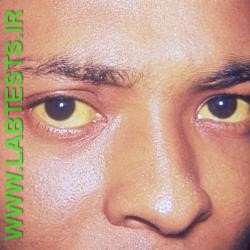
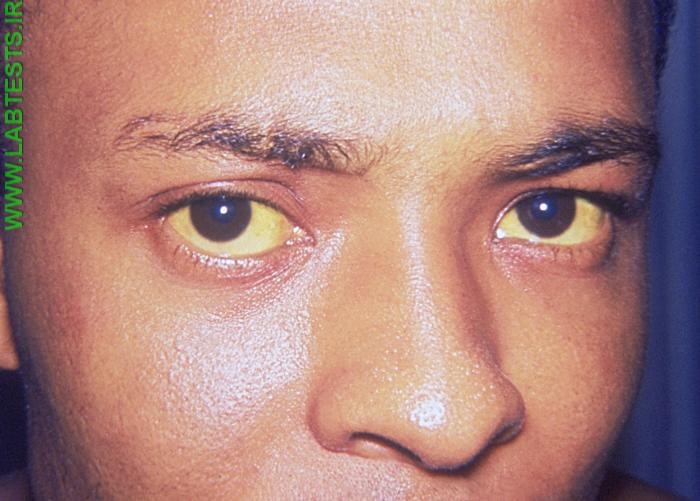
منابع مورد استفاده در این مطلب
Centers for Disease Control and Prevention (27 August 2015 updated). Hepatitis A FAQs for the Health Professionals. Available online at http://www.cdc.gov/hepatitis/hav/havfaq.htm#general. Accessed April 24, 2016.
Centers for Disease Control and Prevention (16 December 2015 updated). Hepatitis B FAQs for the Health Professionals. Available online at http://www.cdc.gov/hepatitis/hbv/hbvfaq.htm. Accessed April 24, 2016.
Centers for Disease Control and Prevention (31 May 2015 updated). Hepatitis A FAQs for the Health Professionals. Available online at http://www.cdc.gov/hepatitis/hcv/index.htm. Accessed April 25, 2016.
Centers for Disease Control and Prevention (8 December 2015 updated). Hepatitis D FAQs for the Health Professionals. Available online at http://www.cdc.gov/hepatitis/hdv/index.htm. Accessed April 25, 2016.
Centers for Disease Control and Prevention (28 August 2015 updated). Hepatitis E FAQs for the Health Professionals. Available online at http://www.cdc.gov/hepatitis/hev/index.htm. Accessed April 25, 2016.
Pagana, Kathleen D., Pagana, Timothy J., and Pagana, Theresa N. (© 2015). Mosby's Diagnostic and Laboratory Test Reference. 12th Edition: Mosby, Inc., Saint Louis, MO. Pp 21-22, 29-30,452-453.
U.S. Food and Drug Administration (1 May 2015 updated. ) Hepatitis B and C Treatments. Available online at http://www.fda.gov/forpatients/illness/hepatitisbc/ucm408658.htm. Accessed April 25, 2016.
National Institute of Diabetes and Digestive and Kidney Diseases. LiverTox. Available online at http://livertox.nih.gov/intro.html. Accessed April 25, 2016.
Mayo Clinic (1 June 2013). Toxic Hepatitis (1 June 2013 updated). Avalable online at http://www.mayoclinic.org/diseases-conditions/toxic-hepatitis/basics/definition/con-20026939. Accessed April 26, 2016.
University of Maryland School of Medicine Institute of Human Virology. Drug-induced Hepatitis Information Guide. Available online at http://www.ihv.org/education/drug_hep.html. Accessed April 26, 2016.
University of Rochester Medical Center. Drug-induced Hepatitis. Available online at https://www.urmc.rochester.edu/Encyclopedia/Content.aspx?ContentTypeID=85&ContentID=P00668. Accessed April 26, 2016.
U.S. National Library of Medicine MedlinePlus (5 April 2016 updated). Drug-induced Hepatitis. Available online at https://www.nlm.nih.gov/medlineplus/ency/article/000226.htm. Accessed April 26, 2016.
American Liver Foundation (14 January 2015 updated). Alpha-1 Antitrypsin Deficiency. Available online at http://www.liverfoundation.org/abouttheliver/info/alphaone/. Accessed April 27, 2016.
U.S. National Library of Medicine Genetics Home Reference (26 April 2016 published). Alpha-1-antitrypsin-deficiency. Available online at https://ghr.nlm.nih.gov/condition/alpha-1-antitrypsin-deficiency. Accessed April 26, 2016.
American Liver Foundation (14 January 2015 updated). Wilson Disease. Available online at http://www.liverfoundation.org/abouttheliver/info/wilson/. Accessed April 27, 2016.
American Liver Foundation (14 January 2015 updated). Autoimmune Hepatitis. Available online at http://www.liverfoundation.org/abouttheliver/info/aihep/. Accessed April 27, 2016.
Mayo Clinic (30 December 2015). Autoimmune Hepatitis. Available online at http://www.mayoclinic.org/diseases-conditions/autoimmune-hepatitis/diagnosis-treatment/diagnosis/dxc-20167547. Accessed April 28, 2016.
National Institute of Diabetes and Digestive and Kidney Diseases (March 2014). Autoimmune Hepatitis. Available online at http://www.niddk.nih.gov/health-information/health-topics/liver-disease/autoimmune-hepatitis/Pages/facts.aspx. Accessed April 28, 2016.
American Liver Foundation (14 January 2015 updated). Non-alcoholic Fatty Liver Disease. Available online at http://www.liverfoundation.org/abouttheliver/info/nafld/. Accessed April 28, 2016.
National Institute of Diabetes and Digestive and Kidney Diseases (May 2014). Nonalcoholic Steatohepatitis. Available online at http://www.niddk.nih.gov/health-information/health-topics/liver-disease/nonalcoholic-steatohepatitis/Pages/facts.aspx. Accessed April 28, 2016.
NIDDK. Autoimmune Hepatitis. Available online at http://livertox.nih.gov/Phenotypes_auto.html.
Canadian Liver Foundation. Toxic Hepatitis. Available online at http://www.liver.ca/liver-disease/types/toxic-hepatitis.aspx.
منابع مورد استفاده در بررسیهای قبلی
Thomas, Clayton L., Editor (1997). Taber's Cyclopedic Medical Dictionary. F.A. Davis Company, Philadelphia, PA [18th Edition]. Pp 884-886.
Pagana, Kathleen D. & Pagana, Timothy J. (2001). Mosby's Diagnostic and Laboratory Test Reference 5th Edition: Mosby, Inc., Saint Louis, MO. Pp 477-480.
(2005 January 15, Reviewed). Viral Hepatitis B Fact Sheet. CDC, National Center for Infectious Diseases [On-line information]. Available online at http://www.cdc.gov/ncidod/diseases/hepatitis/b/fact.htm.
(© 2005) Hepatitis and Liver Disease in the United States. American Liver Foundation [On-line information]. Available online at http://www.liverfoundation.org/db/articles/1008.
(© 2002-2003) Hepatitis A Factsheet. American Liver Foundation [On-line information]. Available online at http://www.liverfoundation.org/db/articles/1061.
(© 2002-2003) What is Autoimmune Hepatitis? American Liver Foundation [On-line information]. Available online at http://www.liverfoundation.org/db/articles/1011.
(© 2002-2003) Chemical and Drug Induced Liver Injury. American Liver Foundation [On-line information]. Available online at http://www.liverfoundation.org/db/articles/1056.
(2005 January 15, reviewed). Interpretation of the Hepatitis B Panel CDC. National Center for Infectious Diseases [On-line information]. Available online at http://www.cdc.gov/ncidod/diseases/hepatitis/b/Bserology.htm.
(2005 January 15, reviewed). Hepatitis C Fact Sheet, CDC. National Center for Infectious Diseases [On-line information]. Available online at http://www.cdc.gov/ncidod/diseases/hepatitis/c/fact.htm.
(© 2005). Hepatitis B Virus (HBV). ARUP's Guide to Clinical Laboratory Testing [On-line information]. Available online at http://www.arup-lab.com/guides/clt/tests/clt_291a.jsp#1150957.
Hart, J. (2003 October 3). Hepatitis. MedlinePlus Health Information Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/001154.htm.
(© 2005). ARUP Hepatitis A Virus (HAV). ARUP's Guide to Clinical Laboratory Testing [On-line information]. Available online at http://www.arup-lab.com/guides/clt/tests/clt_290a.jsp#1150939.
Owens, T. (2005 February 9, Updated). Ceruloplasmin. MedlinePlus Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003662.htm.
(© 2005). Ceruloplasmin. ARUP's Guide to Clinical Laboratory Testing [On-line information]. Available online at http://www.aruplab.com/guides/clt/tests/clt_a162.jsp.
(© 2002-2006). Ceruloplasmin (Cp) TECHNICAL UPDATE. Interpath Laboratory [On-line information]. Available online at http://www.interpathlab.com/TechnicalUpdates/ceruloplasmin.htm.
Twomey, P. et. al. (2005). Relationship between Serum Copper, Ceruloplasmin, and Non–Ceruloplasmin-Bound Copper in Routine Clinical Practice. Clinical Chemistry. 2005;51:1558-1559 [On-line journal]. Available online at http://www.clinchem.org/cgi/content/full/51/8/1558.
About Wilson's Disease. Wilson's Disease Association [On-line information]. Available online at http://www.wilsonsdisease.org/about%20wilsons%20disease.html.
(© 2005) Wilson Disease Screening Panel, Serum. ARUP's User's Guide [On-line information]. Available online at http://www.arup-lab.com/guides/ug/tests/0020598.jsp.
(© 2005) Free Copper (Direct) in Serum Ultrafiltrate. ARUP's Guide to Clinical Laboratory Testing [On-line information]. Available online at http://www.arup-lab.com/guides/clt/tests/clt_a278.jsp#5461569.
(© 2005) Copper and Copper-Ceruloplasmin Index. ARUP's Guide to Clinical Laboratory Testing [On-line information]. Available online at http://www.arup-lab.com/guides/clt/tests/clt_alp9.jsp#1155978.
(June 13, 2008) Centers for Disease Control and Prevention. Hepatitis A. Available online at http://cdc.gov/hepatitis/HAV/HAVfaq.htm#general. Accessed September 2009.
(July 8, 2008) Centers for Disease Control and Prevention. Hepatitis B. Available online at http://cdc.gov/hepatitis/HBV/HBVfaq.htm#overview. Accessed September 2009.
(July 21, 2008) Centers for Disease Control and Prevention. Hepatitis C, FAQs for Health Professionals. Available online at http://www.cdc.gov/hepatitis/HCV/HCVfaq.htm#section1. Accessed September 2009.
(December 17, 2008) Mayo Clinic. Toxic hepatitis. Available online at http://www.mayoclinic.com/health/toxic-hepatitis/DS00811. Accessed September 2009.
(Updated May 8, 2007) UCSF Medical Center. Toxic Hepatitis. Available online at http://www.ucsfhealth.org/adult/medical_services/liver/toxic/conditions/toxichep/treatments.html. Accessed September 2009.
(June 4, 2009) Mehta, N, et al. Drug-Induced Hepatotoxicity. eMedicine. Available online at http://emedicine.medscape.com/article/169814-overview. Accessed September 2009.
(September 28, 2007) American Liver Foundation. Alpha-1 Antitrypsin. Available online at http://www.liverfoundation.org/education/info/alphaone/. Accessed September 2009.
(September 28, 2007) American Liver Foundation. Wilson's Disease. Available online at http://www.liverfoundation.org/education/info/wilson/. Accessed September 2009.
(March 14, 2007) American Liver Foundation. Hemachromatosis. Available online at http://www.liverfoundation.org/education/info/hemochromatosis/. Accessed September 2009.
National Institute on Alcohol Abuse and Alcoholism. Alcohol and the Liver. No. 19 PH 329 January 1993. Available online at http://pubs.niaaa.nih.gov/publications/aa19.htm. Accessed November 2009.
(September 28, 2007) American Liver Foundation. Alcohol-induce Liver Disease. Available online at http://www.liverfoundation.org/education/info/alcohol/. Accessed June 2009.
(September 12, 2008) Mayoclinic.com. Hemachromatosis. Available online at http://www.mayoclinic.com/health/hemochromatosis/DS00455. Accessed September 2009.
(February 19, 2009) Mayoclinic.com. Nonalcoholic fatty liver disease. Available online at http://www.mayoclinic.com/health/nonalcoholic-fatty-liver-disease/DS00577. Accessed October 2009.
(September 27, 2007) American Liver Foundation. Fatty Liver. Available online at http://www.liverfoundation.org/education/info/fattyliver/. Accessed October 2009.
(February 28, 2007) McAvoy N, et al. Non-alcoholic Fatty Liver Disease: Natural History, Pathogenisis and Treatment. Medscape Today from British Journal of Diabetes and Vascular Disease. 2006;6(6):251-260. Available online at http://www.medscape.com/viewarticle/552003. Accessed October 2009.
(August 22, 2008) Younossi Z. Review Article: Current Management of Non-Alcoholic Fatty Liver Disease and Non-Alcoholic Steatohepatitis. Medscape Today. Available online at http://www.medscape.com/viewarticle/578709. Accessed October 2009.
(September 12, 2007) American Liver Foundation. Autoimmune hepatitis. Available onlien at http://www.liverfoundation.org/education/info/aihep/. Accessed October 2009.
National Digestive Disease Information Clearinghouse. Autoimmune hepatitis. Available online at http://digestive.niddk.nih.gov/ddiseases/pubs/autoimmunehep/. Accessed October 2009.
University of Wisconsin, School of Medicine and Public Health. Health Information: Autoimmune liver disease panel. Available online at http://apps.uwhealth.org/health/hie/1/003328.htm. Accessed October 2009.
(May 23, 2006) Czaja A. Autoimmune Hepatitis - Approach to Diagnosis, MedScape Today. Available online at http://www.medscape.com/viewarticle/524097. Accessed October 2009.
Harrison's Principles of Internal Medicine. 16th ed. Kasper D, Braunwald E, Fauci A, Hauser S, Longo D, Jameson JL, eds. McGraw-Hill, 2005 Pp 1822-1828, 1838-1841, 1869-1872.
(October 14, 2015) Centers for Disease Control and Prevention. Hepatitis C FAQs for Health Professionals. Available online at http://www.cdc.gov/hepatitis/hcv/hcvfaq.htm#d3. Accessed December 2015.
(October 15, 2015) Centers for Disease Control and Prevention. Hepatitis C FAQs for the Public. Available online at http://www.cdc.gov/hepatitis/hcv/cfaq.htm#cFAQ61. Accessed December 2015.
Centers for Disease Control and Prevention. Viral Hepatitis Statistics & Surveillance. Available online at http://www.cdc.gov/hepatitis/Statistics/2011Surveillance/Commentary.htm#hepB. Accessed 9/1/2013.
National Digestive Diseases Information Clearinghouse (NDDIC). Nonalcoholic Steatohepatitis. Available online at http://digestive.niddk.nih.gov/ddiseases/pubs/nash/#treatment. Accessed 9/2/2013.
Fischbach, F.T., (2004) A Manual of Laboratory & Diagnostic Tests. 7th Edition., Lippincott Williams & Wilkins, Philadelphia.
Henry's Clinical Diagnosis and Management by Laboratory Methods. 22nd ed. McPherson R, Pincus M, eds. Philadelphia, PA: Saunders Elsevier: 2011, Pp 308-309.
(February 16, 2012) National Digestive Diseases Information Clearinghouse. Autoimmune Hepatitis. Available online at http://digestive.niddk.nih.gov/ddiseases/pubs/autoimmunehep/. Accessed October 2013.
(October 4, 2011) American Liver Foundation. Autoimmune Hepatitis. Available online at http://www.liverfoundation.org/abouttheliver/info/aihep/. Accessed October 2013.